病態生理
唾液腺や涙腺などの外分泌腺にリンパ球が浸潤し、それに伴い腺組織が特異的に障害を受ける自己免疫疾患である。
主症状はドライアイ(乾燥性角結膜炎)・ドライマウス(口腔乾燥)。
病理組織学的所見として、小葉内導管周囲のリンパ球浸潤・小葉内および小葉間間質の線維化や脂肪変性がみられる。
免疫学的特徴として、CD4陽性T細胞とB細胞から構成される導管周囲の浸潤が最も知られているが、これは導管上皮細胞と免疫細胞の間にクロストークが存在することを示唆している。CD4陽性T細胞はFas/FasLを介して導管上皮細胞のアポトーシスを促進させ、腺組織を破壊していく。それに伴いB細胞が導管内へ浸潤することでリンパ上皮性病変のきっかけとなり、一方で上皮は腺内のB細胞に慢性的な活性化シグナルを与えることで、継続的に互いを刺激し、最終的に粘膜関連リンパ組織(MALT)リンパ腫へと発展させる。
病因はいまだ明らかにされていないが、遺伝的素因(HLA抗原)・内分泌異常(女性ホルモンの欠乏)・EBV・HTLV-1などの感染症といった環境要因の関与が示唆されている。
臨床分類
- 一次性SS
-
他の膠原病を合併しない。
さらに、病変が涙腺・唾液腺などの外分泌腺に限局する腺型と、病変が外分泌腺以外の諸臓器に及ぶ腺外型に分類される。
腺外症状として、関節症状・Raynaud現象・肺病変・リンパ節腫脹・発熱・体重減少・皮膚症状の頻度が高い。
- 二次性SS
-
RAやSLEなど他の膠原病を合併する。
- 潜在型SS
-
乾燥症状はないが、口腔検査・眼科検査・血液検査で陽性所見を呈する。
乾燥症状がある顕在型SSと区別される。
疫学
有病率は0.05%
平均年齢は60.8歳
男:女=1:17.4
一次性:二次性=58.5:39.2
腺型:腺外型=69.1:24.7
二次性SSに合併する膠原病は、RAが38.7%と最多、SLEが22.2%と続く
臨床症候
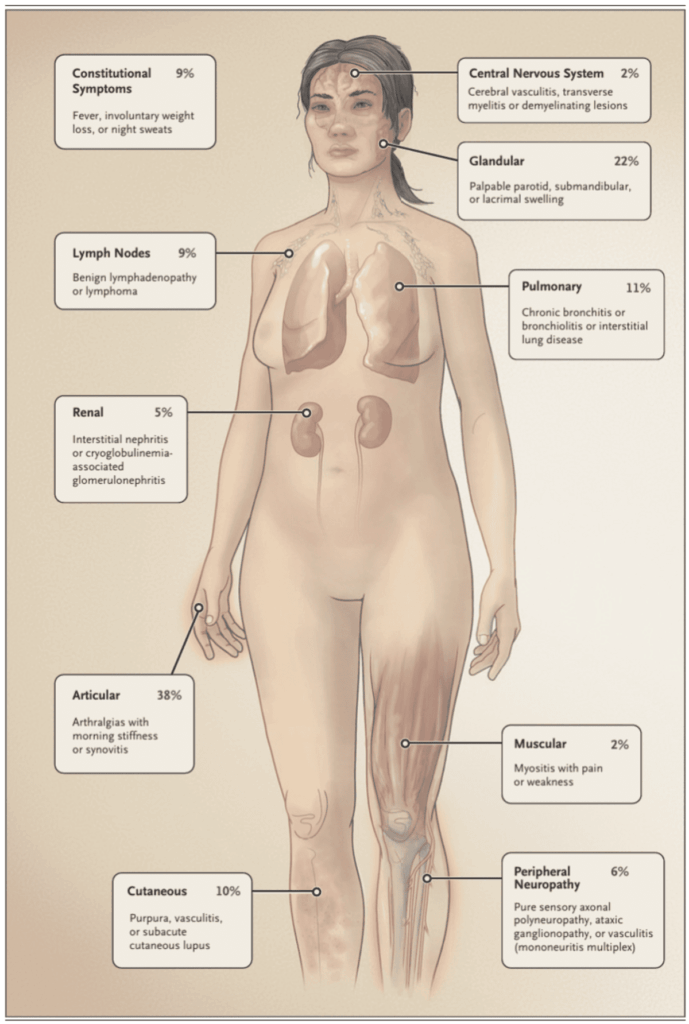
*N Engl J Med. 2018;378(10):931-939.
皮膚病変
- 環状紅斑
-
SS患者の9%にみられる
部位:顔面81%・上腕34%・体幹12%・頚部25%・下肢16%・播種性11%
組織学的所見:血管周囲リンパ球浸潤100%・傍上皮リンパ球浸潤60%・蛍光抗体法陽性57%・表皮変化29%
- 皮膚血管炎
-
SS患者の10%にみられる
臨床的形態:皮膚紫斑88%・皮膚潰瘍9%・蕁麻疹様血管炎7%
組織学的所見:白血球破砕性血管炎90%・リンパ球性血管炎2%・毛細血管炎2%・壊死性血管炎4%
腎病変
- 尿細管間質性腎炎・尿細管性アシドーシス
-
有病率は9%
RTAの分類:Ⅰ型が97%・Ⅱ型が3%
臨床症候:低カリウム性周期性四肢麻痺69%・腎性疝痛12%・X線上の腎石灰化17%・骨軟化症13%・多尿多飲症4%・腎不全24%
組織学的所見:尿細管間質性腎炎94%
- 糸球体腎炎
-
有病率は4%
臨床症候:ネフローゼ症候群22%・腎不全50%・蛋白尿(0.5-1g/day:11%・1-1.5g/day:19.5%・>1.5g/day:69.5%)・血尿51%
組織学的所見:MPGN 38%・メサンギウム増殖性GN 23%・FSGN 17%・半月体形成性急速進行性GN 7%・IgA腎症 6%・糸球体硬化症 2%・微小変化型 2%
末梢神経障害
単一施設後ろ向きコホート
- 末梢神経障害は53%
- 脳神経障害41%(視神経炎18%・三叉神経痛12%・顔面神経麻痺6%・舌咽反回神経麻痺6%)
- 多発性神経炎53%(感覚障害のみ47%・運動感覚障害6%)
- 多発単神経炎18%(運動感覚障害12%・感覚障害6%)
中枢神経障害
単一施設後ろ向きコホート
- 中枢神経障害は19%
- 脳症50%・無菌性髄膜炎33%・脳白質脊髄病変17%
症状:頭痛・認知障害・気分障害
Parkinson病・Alzheimer型認知症の頻度が有意に高い.
肺病変
肺病変の有病率は795/4,897例(16%)
拘束性換気障害64%・閉塞性換気障害21%
CT所見:気管支拡張症/細気管支拡張症/細気管支異常 50%・すりガラス影 49%・結節 23%・葉間胸膜肥厚 23%・網状陰影 22%・嚢胞/ブラ 22%・浸潤影 14%・蜂巣肺 13%
病理所見:非特異性間質性肺炎 45%・細気管支炎 25%・通常型間質性肺炎 16%・リンパ球性間質性肺炎 15%・器質化肺炎 7%
主にNSIPであり、急性病態はステロイド治療によく反応する。反復例ではIVCYを追加する。
関節病変
一次性SS患者の1439/6598例(21.8%)にみられる。
対称性関節炎 71%・単関節炎 17%
罹患関節数:<5 88%・≧5 12%
罹患部位:PIP関節 35%・MCP関節 35%・手根関節 30%・肘関節 15%・膝関節 10%・足根関節 10%・肩関節 6%・MTP関節 5%・DIP関節 3%
抗CCP抗体陽性は7%
関節腫脹は少ないが、関節痛は多い。所見は軽度のRAに近いが、関節破壊はほとんどない。
悪性リンパ腫
節外性辺縁帯リンパ腫(MALTリンパ腫)の発症率が高いことが特徴。
診断時のみならず。長期経過中においても留意する必要あり。
DLBCLの発症については健常者と同程度。
リスク因子
- 確実性が高い:唾液腺腫脹・低補体血症
- 可能性あり:クリオグロブリン血症・単クローン性高γグロブリン血症・抗SS-A/Ro抗体・紫斑
検査
自己抗体
自覚的な眼または口腔の乾燥症状を有する患者を対象とすると、
- 抗SS-A/Ro抗体・抗SS-B/La抗体のいずれか陽性:感度83.7%・特異度91.5%
- ANA(320倍以上):感度72.8%・特異度80.4%
- RF:感度72.3%・特異度86.4%
これらはSSを発症する10数年前から陽性となる症例があり、診断までの期間が短くなるほど陽性率が高くなる。
抗SS-B/La抗体が単独陽性となることはまれ。
- 抗SS-B抗体陽性者の99%は同時に抗SS-A抗体陽性。
- スクリーニング検査としては、まず抗SS-A/Ro抗体を測定し、これが陽性であった場合に抗SS-B/La抗体を追加で測定することが医療経済上は効率が良い。
ANA陰性でも抗SS-A/Ro抗体が陽性になる場合があるため、SSを含めて幅広く膠原病を疑う場合はANAと抗SS-A/Ro抗体を同時に測定する。
抗SS-A/Ro抗体の対応抗原はRo52抗原・Ro60抗原であるが、よく用いられている測定法であるCLEIA法ではRo60抗原のみに対応する抗体が多い。SSの中にはRo52抗原に対応する抗体のみに反応する症例もあることから、抗SS-A/Ro抗体(CLEIA法)で陰性の場合、Ro52抗原・Ro60抗原両方に対応するFEIA法やオクタロニー法などの他の方法での再検を検討する。
その他血液検査
白血球減少・血小板減少
高γグロブリン血症
口腔検査
唾液分泌量測定:ガムテスト・サクソンテスト・吐唾法
唾液腺生検:口唇腺生検・耳下腺部分生検
口唇腺生検陰性例では耳下腺生検が有用。
眼科検査
Schirmer test・涙腺層破壊時間(BUT)・フルオレセイン染色が推奨される。
ローズベンガル染色・リサミングリーン染色の提案もあり。
腺病変の画像検査
唾液腺エコー:感度67-100%・特異度71-95.5%
唾液腺MRI:感度80.6-96%・特異度88-100%
唾液腺シンチグラフィ:感度64-100%・特異度48.6-93%
唾液腺造影:感度80%・特異度89%
*侵襲性の観点から,上2つが主流.
診断基準

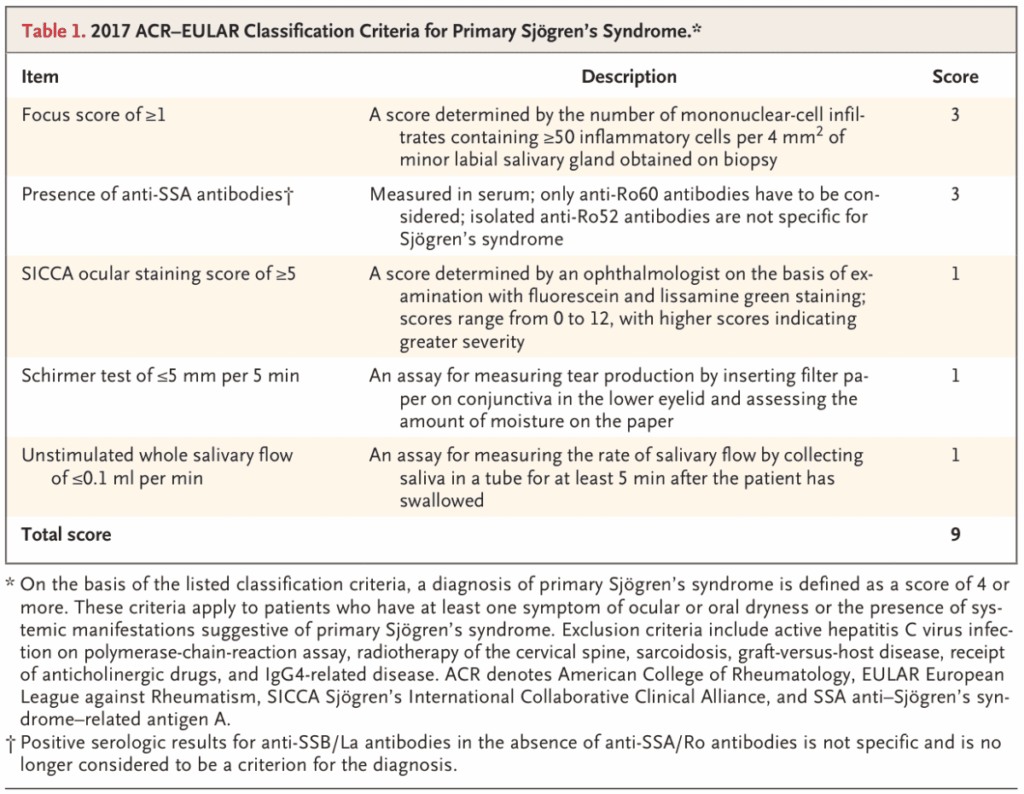
*N Engl J Med. 2018;378(10):931-939.
合計4点以上で一次性Sjogren症候群と分類。
Focus score:口唇小唾液腺生検検体で、4mm2あたりの単核球数が50以上である視野の数。
抗SS-A抗体:抗Ro60抗体のみが対象。抗Ro52抗体のみの場合は特異的ではない。
SICCA ocular staining score:フルオレセイン・リサミングリーン染色による眼科評価。0-12のスコアで高値であるほど重度。
Schirmer試験:フィルター紙を下眼瞼の結膜に挿入し、涙液産生を測る。5分間で5mm未満で陽性。
unstimulated whole salivary flow(安静時唾液分泌量検査):口を閉じた状態で咬合・咀嚼などを行わず、唾液を容器に吐き出す(吐唾法)。健常人は0.2mL/min以上。0.1mL/min以下なら分泌低下と判断する。サクソンテスト・ガムテストはstimulated whole salivary flow(刺激時唾液分泌量検査)。
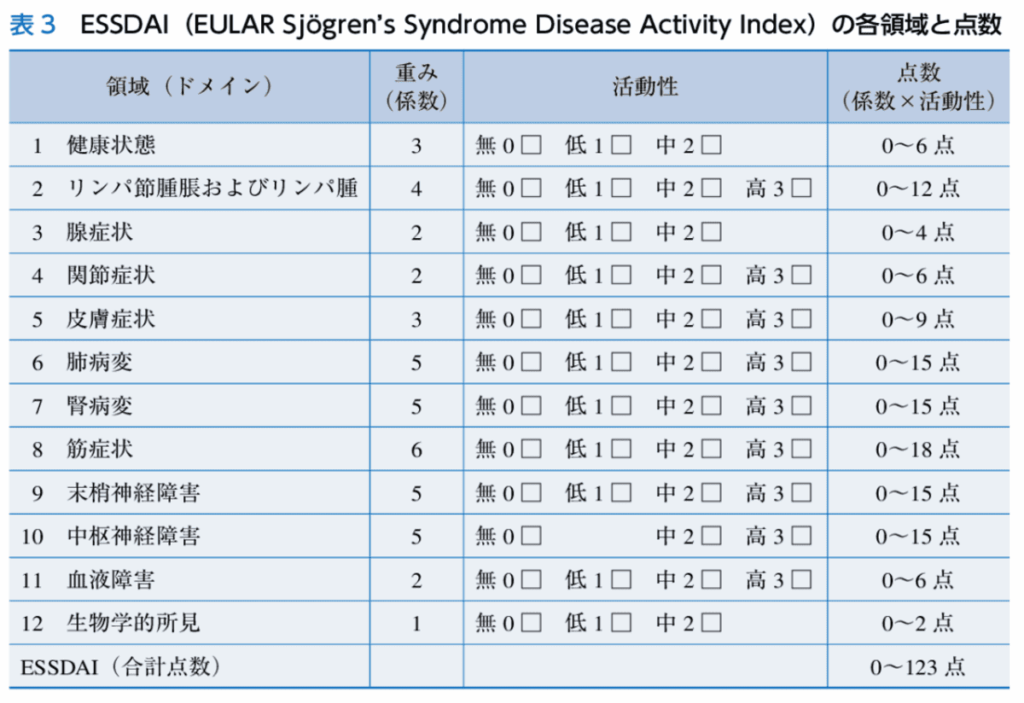
疾患活動性評価
ESSDAI
医師による全身評価のスコア。
12の領域(臓器特異的病変)それぞれ固有の重みに活動性の度合いをかけて、それらの総和を求めたもの。
5点未満を低活動性・5-13点を中等度活動性・14点以上を高活動性とする。
3点以上低下した場合を、臨床的に意味のある改善とする。
ESSPRI
患者が3つの質問に0-10の11段階で自己評価を行い、3つの平均スコアを求める。
最近2週間のうちで最も症状が強かった時の状態を答えてもらう。

予後
悪性リンパ腫は予後に影響する合併症の1つである。
- pSSでの悪性リンパ腫による死亡率は1.0%
- 日本国内での悪性リンパ腫による累計死亡率は男0.8%・女0.5%であり、一般人口に比べるとSSでの悪性リンパ腫による死亡率は高い。
その他、多発性骨髄腫などの血液腫瘍疾患・原発性胆汁性胆管炎・間質性肺疾患・肺動脈性肺高血圧症なども予後に影響しうる。
治療
口腔乾燥症状
セビメリン(エボザック・サリグレン)・ピロカルピン(サラジェン)の内服。
ドライアイ
ヒアルロン酸点眼液
- さし心地で問題になることは少ない。
- 0.1%と0.3%があるが、角膜表面の水分がヒアルロン酸により吸収されて涙液量が少ない場合はむしろ涙液層の破壊を生じるため、基本的には0.1%を処方する。
ジクアホソル点眼液
- 点眼時に絞めつけられるような痛み・眼脂の増加を訴えることが多く、中断の原因となる。しばらくすると治まり、継続していると軽減することが多い。
レバミピド点眼液
- 白色の付着物・眼脂・点眼後の苦みを訴えることが多く、中断の原因となる。
- 白色の付着物・眼脂の対策
- 洗顔前の起床時や就寝前の点眼
- 1日2-3回の防腐剤無添加人工涙液による洗浄
涙点プラグ
グルココルチコイドの全身投与
眼・口腔の乾燥症状に対しては使用しない。
肺病変・腎病変・中枢神経系病変・皮膚病変については改善の可能性あり。
引用・参考文献
日本リウマチ学会 シェーグレン症候群診療ガイドライン 2025年版
N Engl J Med. 2018;378(10):931-939.


